Diabetes Mellitus, görülme sıklığı artma ve istatistikleri bozma eğilimi gösteren en yaygın hastalıklardan biridir. Diyabet belirtileri bir gecede ortaya çıkmaz; süreç, endokrin ve metabolik bozuklukların artması ve kötüleşmesiyle birlikte kroniktir. Doğru, tip 1 diyabetin başlangıcı, tip 2'nin erken evresinden önemli ölçüde farklıdır.
Tüm endokrin patolojileri arasında diyabet güvenle liderliği elinde tutuyor ve tüm vakaların% 60'ından fazlasını oluşturuyor. Ayrıca hayal kırıklığı yaratan istatistikler “diyabet hastalarının” 1/10'unun çocuk olduğunu gösteriyor.
Hastalığa yakalanma olasılığı yaşla birlikte artar ve dolayısıyla her on yılda bir grup büyüklüğü iki katına çıkar. Bunun nedeni yaşam beklentisinin artması, erken teşhis yöntemlerinin gelişmesi, fiziksel aktivitenin azalması ve fazla kilolu insan sayısının artmasıdır.
Diyabet türleri
Birçok kişi diyabet insipidus gibi bir hastalığı duymuştur. Okuyucunun daha sonra “diyabet” olarak adlandırılan hastalıkları karıştırmaması için aralarındaki farkları açıklamak muhtemelen faydalı olacaktır.
Diyabet insipidus
Diabetes insipidus, nöroenfeksiyonlar, inflamatuar hastalıklar, tümörler, intoksikasyonlar sonucu ortaya çıkan, ADH-vazopressin (antidiüretik hormon) eksikliği ve bazen tamamen kaybolması sonucu oluşan bir endokrin hastalığıdır.
Bu, hastalığın klinik tablosunu açıklar:
- Ağız mukozasının sürekli kuruluğu, inanılmaz susuzluk (bir kişi 24 saat içinde 50 litreye kadar su içebilir, mideyi büyük boyutlara kadar uzatabilir);
- Düşük özgül ağırlığa (1000-1003) sahip çok miktarda konsantre olmayan hafif idrarın izolasyonu;
- Katastrofik kilo kaybı, halsizlik, fiziksel aktivitede azalma, sindirim sistemi bozuklukları;
- Ciltte karakteristik değişiklikler (“parşömen” cilt);
- Kas liflerinin atrofisi, kas sisteminin zayıflığı;
- 4 saatten fazla sıvı alımının yokluğunda dehidrasyon sendromunun gelişimi.
Tam tedavi açısından hastalığın olumsuz bir prognozu vardır; çalışma kapasitesi önemli ölçüde azalır.
Kısa Anatomi ve Fizyoloji
Eşleşmemiş bir organ olan pankreas, karışık bir salgılama işlevi gerçekleştirir. Ekzojen kısmı, sindirim sürecine dahil olan enzimleri üreten dış salgıyı gerçekleştirir. İç salgı göreviyle görevlendirilen endokrin kısmı, aşağıdakiler de dahil olmak üzere çeşitli hormonlar üretir: insülin ve glukagon. İnsan vücudundaki şekerin tutarlılığını sağlamanın anahtarıdırlar.
Bezin endokrin bölümü, aşağıdakilerden oluşan Langerhans adacıkları ile temsil edilir:
- Adacıkların toplam alanının dörtte birini kaplayan ve glukagon üretim yeri olarak kabul edilen A hücreleri;
- Hücre popülasyonunun% 60'ını işgal eden, molekülü iki zincirli bir polipeptit olan, belirli bir sırayla 51 amino asit taşıyan insülini sentezleyen ve depolayan B hücreleri;
- Somatostatin üreten D hücreleri;
- Diğer polipeptitleri üreten hücreler.
Dolayısıyla sonuç kendini gösteriyor: Özellikle pankreas ve Langerhans adacıklarının hasar görmesi, insülin üretimini engelleyen ve patolojik sürecin gelişimini tetikleyen ana mekanizmadır.
Hastalığın türleri ve özel formları
İnsülin eksikliği şeker dengesinin bozulmasına neden olur (3,3 – 5,5 mmol/l) ve diyabet (DM) adı verilen heterojen bir hastalığın oluşumuna katkıda bulunur:
- İnsülinin tamamen yokluğu (mutlak eksiklik) formları insüline bağımlı patolojik süreç olarak adlandırılır. tip I diyabet (IDDM);
- Başlangıç aşamasında karbonhidrat metabolizmasında bir bozukluğu tetikleyen insülin eksikliği (göreceli eksiklik), yavaş ama emin adımlarla gelişime yol açar. insüline bağımlı olmayan şeker hastalığı (NIDDM) adı verilen şeker hastalığı tip II.
Vücudun glikoz kullanımındaki bozulma ve bunun sonucunda prensip olarak hastalığın bir tezahürü olan kan serumundaki artış (hiperglisemi) nedeniyle zamanla diyabet belirtileri, yani her düzeyde metabolik süreçlerin toplam bozukluğu ortaya çıkmaya başlar.
Tip 1 ve tip 2 diyabetin yanı sıra bu hastalığın özel türleri de bulunmaktadır:
- İkincil diyabet pankreasın akut ve kronik iltihabından (pankreatit), bezin parankimindeki malign neoplazmalardan, karaciğer sirozundan kaynaklanır. Aşırı insülin antagonistleri üretiminin (akromegali, Cushing hastalığı, feokromositoma, tiroid hastalığı) eşlik ettiği bir dizi endokrin bozukluğu, sekonder diyabetin gelişmesine yol açar. Uzun süre kullanılan birçok ilacın diyabetojenik etkisi vardır: diüretikler, bazı antihipertansif ilaçlar ve hormonlar, oral kontraseptifler vb.;
- Hamilelerde diyabet (gebelik), Anne, çocuk ve plasenta hormonlarının kendine özgü karşılıklı etkisinden kaynaklanır. Kendi insülinini üreten fetal pankreas, anne bezinin insülin üretimini engellemeye başlar ve bunun sonucunda bu özel form hamilelik sırasında oluşur. Bununla birlikte, uygun kontrol ile gebelik diyabeti genellikle doğumdan sonra kaybolur. Daha sonra benzer gebelik öyküsü olan kadınlarda bazı durumlarda (% 40'a kadar) bu gerçek, tip II diyabetin (6-8 yıl içinde) gelişimini tehdit edebilir.
“Tatlı” hastalığı neden ortaya çıkıyor?
"Tatlı" hastalık oldukça "karışık" bir hasta grubu oluşturuyor, bu nedenle IDDM ve onun insüline bağımlı olmayan "kardeşinin" genetik olarak farklı kökene sahip olduğu açık hale geliyor. İnsülin bağımlı diyabet ile HLA sisteminin genetik yapıları (ana doku uyumluluk kompleksi) arasında, özellikle de D bölgesi lokuslarının bazı genleri arasında bir bağlantı olduğuna dair kanıtlar vardır. NIDDM için böyle bir ilişki gözlemlenmedi.

Tip I diyabetin gelişmesi için genetik yatkınlık tek başına yeterli değildir; Patogenetik mekanizma provoke edici faktörler tarafından tetiklenir:
- Langerhans adacıklarının konjenital eksikliği;
- Dış ortamın olumsuz etkisi;
- Stres, sinir stresi;
- Travmatik beyin yaralanmaları;
- Gebelik;
- Viral kökenli bulaşıcı süreçler (grip, kabakulak, sitomegalovirüs enfeksiyonu, Coxsackie);
- Aşırı yağ birikmesine yol açan sürekli aşırı yeme eğilimi;
- Şekerleme ürünlerinin kötüye kullanılması (tatlıya düşkün olanlar daha büyük risk altındadır).
Tip II diyabetin nedenlerini ele almadan önce, çok tartışmalı bir konu üzerinde durmanız tavsiye edilir: Kim daha sık acı çeker - erkekler mi yoksa kadınlar mı?
19. yüzyılda diyabetin erkek cinsiyetinin bir “ayrıcalığı” olmasına rağmen, günümüzde hastalığın kadınlarda daha sık görüldüğü tespit edilmiştir. Bu arada, artık Güneydoğu Asya'nın bazı ülkelerinde bu hastalığın erkeklerde varlığının baskın olduğu kabul ediliyor.
Tip II diyabetin gelişimi için predispozan koşullar şunları içerir:
- Enflamatuar süreçlerin bir sonucu olarak pankreasın yapısal yapısındaki değişikliklerin yanı sıra kistlerin, tümörlerin, kanamaların ortaya çıkması;
- 40 yaş sonrası yaş;
- Aşırı kilo (NIDDM için en önemli risk faktörü!);
- Aterosklerotik sürecin ve arteriyel hipertansiyonun neden olduğu damar hastalıkları;
- Kadınlarda hamilelik ve vücut ağırlığı yüksek (4 kg'dan fazla) bir çocuğun doğumu;
- Yakınlarının diyabet hastası olması;
- Güçlü psiko-duygusal stres (adrenal hiperstimülasyon).
Bazı durumlarda farklı diyabet türlerinin hastalığının nedenleri örtüşmektedir (stres, obezite, dış faktörlerin etkisi), ancak tip 1 ve tip 2 diyabette sürecin başlangıcı farklıdır, ayrıca IDDM çocukların ve gençlerin ilgi alanıdır ve insüline bağımlı olmayan kişiler yaşlıları tercih etmektedir.
Neden bu kadar çok içmek istiyorsun?
Şekli ve tipi ne olursa olsun, diyabetin karakteristik semptomları şu şekilde sunulabilir:

- Oral mukoza zarının kuruluğu;
- Dehidrasyonla ilişkili olarak söndürülmesi neredeyse imkansız olan susuzluk;
- Aşırı idrar oluşumu ve böbrekler tarafından atılması (poliüri), bu da dehidrasyona yol açar;
- İnsülin eksikliği nedeniyle periferik dokular tarafından şeker kullanımının baskılanması nedeniyle kan serumundaki glikoz konsantrasyonunda bir artış (hiperglisemi);
- Normalde ihmal edilebilir miktarlarda bulunan, ancak şeker hastalığında yoğun olarak karaciğer tarafından üretilen ve vücuttan atıldığında idrarda bulunan idrarda şeker (glukozüri) ve keton cisimciklerinin (ketonüri) ortaya çıkması;
- Kan plazmasındaki (glikoza ek olarak) üre ve sodyum iyonlarının (Na) içeriğinde artış+);
- Hastalığın dekompansasyonu durumunda, proteinlerin glikojenin parçalanması, lipoliz (yağların mobilizasyonu), katabolizma ve glukoneogenez (glikoza dönüşüm) nedeniyle gelişen katabolik sendromun karakteristik bir özelliği olan kilo kaybı;
- Lipid spektrum göstergelerinin ihlali, düşük yoğunluklu lipoprotein fraksiyonu, NEFA (esterleşmemiş yağ asitleri), trigliseritler nedeniyle toplam kolesterolde artış. Artan lipit içeriği aktif olarak karaciğere gönderilmeye başlar ve orada yoğun bir şekilde oksitlenir, bu da aşırı keton cisimciklerinin (aseton + β-hidroksibütirik asit + asetoasetik asit) oluşumuna ve bunların kana daha fazla girmesine (hiperketonemi) yol açar. Keton cisimlerinin aşırı konsantrasyonu, adı verilen tehlikeli bir durumu tehdit eder.diyabetik ketoasidoz.
Bu nedenle, diyabetin genel belirtileri hastalığın herhangi bir formunun karakteristiği olabilir, ancak okuyucunun kafasını karıştırmamak için yine de bir veya başka bir türün doğasında bulunan özellikleri not etmek gerekir.
Tip I diyabet gençlerin bir “ayrıcalığıdır”
IDDM, akut (haftalar veya aylar) başlangıçla karakterize edilir. Tip I diyabet belirtileri belirgindir ve bu hastalığa özgü klinik semptomlarla kendini gösterir:
- Ani kilo kaybı;
- Doğal olmayan susuzluk, kişi bunu yapmaya çalışsa da sarhoş olamaz (polidipsi);
- Çok miktarda idrarın atılması (poliüri);
- Kan serumundaki glikoz ve keton cisimciklerinin konsantrasyonunun önemli ölçüde fazla olması (ketoasidoz). İlk aşamada, hasta henüz sorunlarının farkında olmadığında, diyabetik (ketoasidotik, hiperglisemik) koma gelişimi oldukça muhtemeldir - yaşamı son derece tehdit eden bir durum, bu nedenle insülin tedavisi mümkün olduğu kadar erken reçete edilir (diyabetten şüphelenildiği anda).

Çoğu durumda, insülin kullandıktan sonra metabolik süreçler telafi edilir; Vücudun insüline olan ihtiyacı keskin bir şekilde azalır ve geçici bir “iyileşme” meydana gelir. Ancak bu kısa süreli iyileşme durumu ne hastayı ne de doktoru rahatlatmamalı çünkü bir süre sonra hastalık kendini tekrar hatırlatacaktır. Hastalığın süresi uzadıkça insülin ihtiyacı artabilir ancak genellikle ketoasidoz olmadığında 0,8-1,0 U/kg'ı aşmaz.
Diyabetin geç komplikasyonlarının (retinopati, nefropati) gelişimini gösteren belirtiler 5-10 yıl sonra ortaya çıkabilir. IDDM'den ölümün ana nedenleri şunlardır:
- Diyabetik glomerülosklerozun bir sonucu olan terminal böbrek yetmezliği;
- Kardiyovasküler bozukluklar, altta yatan hastalığın komplikasyonlarıdır ve böbrek bozukluklarından biraz daha az sıklıkta ortaya çıkar.
Hastalık mı yoksa yaşa bağlı değişiklikler mi? (tip II diyabet)
NIDDM aylarca, hatta yıllar içinde gelişir. Sorunlar ortaya çıktığında kişi bunları çeşitli uzmanlara (dermatolog, jinekolog, nörolog...) götürür. Hasta, kendi görüşüne göre farklı hastalıkların olduğundan şüphelenmiyor bile: furunküloz, kaşıntılı cilt, mantar enfeksiyonları, alt ekstremitelerde ağrı, tip II diyabet belirtileridir. Hastalar durumlarına alışır ve diyabet yavaş yavaş gelişmeye devam ederek başta kan damarları olmak üzere tüm sistemleri etkiler.
NIDDM, genellikle ketoasidoz eğilimi olmayan stabil, yavaş bir seyir ile karakterize edilir.
Tip 2 diyabetin tedavisi genellikle kolayca sindirilebilen (rafine) karbonhidratları sınırlayan bir diyet ve (gerekirse) şeker düşürücü ilaçların kullanımıyla başlar. Hastalığın ciddi komplikasyon aşamasına ilerlemesi veya ağızdan alınan ilaçlara direnç olması durumunda insülin reçete edilir.
NIDDM'li hastalarda ana ölüm nedeninin diyabetten kaynaklanan kardiyovasküler patoloji olduğu kabul edilmektedir. Kural olarak bu bir kalp krizi veya felçtir.
Şeker hastalığı tedavileri
Diyabeti telafi etmeyi amaçlayan terapötik önlemlerin temeli üç ana prensiple temsil edilir:
- İnsülin eksikliğinin telafisi;
- Endokrin ve metabolik bozuklukların düzenlenmesi;
- Diyabetin önlenmesi, komplikasyonları ve zamanında tedavisi.
Bu ilkelerin uygulanması 5 ana pozisyona göre gerçekleştirilir:
- Şeker hastalığında beslenme “birinci keman” rolünü oynar;
- Diyetin ardından yeterli ve bireysel olarak seçilmiş bir fiziksel egzersiz sistemi gelir;
- Şeker düşürücü ilaçlar esas olarak tip 2 diyabetin tedavisinde kullanılır;
- NIDDM için gerekliyse insülin tedavisi reçete edilir, ancak tip 1 diyabet durumunda esastır;
- Hastaları kendi kendilerini izleme konusunda eğitmek (parmaktan kan alma, şeker ölçüm cihazı kullanma, insülini yardımsız uygulama becerileri).
Bu pozisyonların üzerindeki laboratuvar kontrolü, aşağıdaki biyokimyasal çalışmalardan sonra telafi derecesini gösterir:
| Göstergeler | İyi derecede tazminat | Tatmin edici | Kötü |
|---|---|---|---|
| Açlık glikoz düzeyi (mmol/l) | 4.4 – 6.1 | 6.2 – 7.8 | Ø 7,8 |
| Yemekten 2 saat sonra kan şekeri içeriği (mmol/l) | 5.5 – 8.0 | 8.1 – 10.0 | Ø 10,0 |
| Glikozile hemoglobin yüzdesi (HbA1, %) | < 8,0 | 8.0 – 9.5 | Ø 10,0 |
| Serum toplam kolesterolü (mmol/l) | < 5,2 | 5.2 – 6.5 | Ø 6,5 |
| Trigliserit düzeyi (mmol/l) | < 1,7 | 1.7 – 2.2 | Ø2.2 |
NIDDM tedavisinde diyetin önemli rolü
Şeker hastalığında beslenme, şeker hastalığından uzak kişiler tarafından bile çok iyi bilinmektedir, 9 numaralı tablo. Herhangi bir hastalık nedeniyle hastanedeyken, ara sıra her zaman ayrı tencerelerde olan, diğer diyetlerden farklı olan ve belirli bir şifre denilerek verilen özel bir diyet duyabilirsiniz: "Dokuzuncu masam var." Bütün bunlar ne anlama geliyor? Bu gizemli diyetin diğerlerinden farkı nedir?
"Yulafını" alıp götüren şeker hastasının, hayatın tüm zevklerinden mahrum kaldığı yanılgısına kapılmamak gerekir. Diyabet diyeti sağlıklı insanların diyetinden çok farklı değildir; hastalar gerekli miktarda karbonhidrat (%60), yağ (%24) ve protein (%16) alırlar.

Diyabet için beslenme, gıdalardaki rafine şekerlerin yavaşça parçalanan karbonhidratlarla değiştirilmesinden oluşur. Mağazalarda herkese satılan şeker ve buna dayalı şekerleme ürünleri yasaklı gıdalar kategorisine girmektedir.
Beslenme dengesine gelince, burada her şey katıdır: Bir şeker hastasının mutlaka en az 40 gram olması gereken gerekli miktarda vitamin ve pektin tüketmesi gerekir. günlük.
Kesinlikle bireysel fiziksel aktivite
Her hasta için fiziksel aktivite, aşağıdaki noktalar dikkate alınarak ilgili doktor tarafından ayrı ayrı seçilir:

- Yaş;
- Diyabet belirtileri;
- Patolojik sürecin ciddiyeti;
- Komplikasyonların varlığı veya yokluğu.
Doktor tarafından reçete edilen ve “koğuş” tarafından gerçekleştirilen fiziksel aktivite, insülin gerektirmeden karbonhidratların ve yağların “yakılmasını” teşvik etmelidir. Metabolik bozuklukları telafi etmek için gerekli olan dozu gözle görülür şekilde düşer ki bu da unutulmamalıdır, çünkü kan şekerinin yükselmesini önleyerek istenmeyen bir etki elde edebilirsiniz. Yeterli fiziksel aktivite glikozu azaltır, uygulanan insülin dozu geri kalanını parçalar ve bunun sonucunda şeker seviyesinin kabul edilebilir değerlerin altına düşmesine (hipoglisemi) neden olur.
Böylece, insülin dozajı ve fiziksel aktivite çok dikkatli ve dikkatli bir hesaplama gerektirir, böylece birbirimizi tamamlayarak normal laboratuvar parametrelerinin alt sınırını aşmayız.
Ya da belki halk ilaçlarını deneyebilirsin?
Tip 2 diyabetin tedavisine genellikle hastanın, süreci yavaşlatabilen ve dozaj formlarını alma süresini mümkün olduğu kadar geciktirebilen halk ilaçları arayışı eşlik eder.
Uzak atalarımızın bu hastalığı pratik olarak bilmemesine rağmen, diyabet tedavisi için halk ilaçları mevcuttur, ancak bunu unutmamalıyız. Çeşitli bitkilerden hazırlanan infüzyonlar ve kaynatma yardımcıdır. Diyabet için ev ilaçlarının kullanılması, hastayı diyet yapmaktan, kan şekerini takip etmekten, doktora gitmekten ve onun tüm tavsiyelerine uymaktan kurtarmaz.

Bu patolojiyle evde mücadele etmek için oldukça iyi bilinen halk ilaçları kullanılır:
- Beyaz dut kabuğu ve yaprakları;
- Yulaf taneleri ve kabukları;
- Ceviz bölmeleri;
- Defne yaprağı;
- Tarçın;
- meşe palamudu;
- Isırgan otu;
- Karahindiba.
Diyet ve halk ilaçları artık yardımcı olmadığında...
Geçtiğimiz yüzyılın sonlarında yaygın olarak bilinen birinci nesil ilaçlar, geçmişte kaldı ve yerini, ilaç endüstrisinin ürettiği 3 ana diyabet ilacı grubunu oluşturan yeni nesil ilaçlar aldı.
Endokrinolog şu veya bu hasta için hangi ilacın uygun olduğuna karar verir. Ve hastaların kendi kendine ilaç vermemesi ve bu ilaçları diyabet için kendi takdirine bağlı olarak kullanmaya karar vermemesi için birkaç açıklayıcı örnek vereceğiz.
Sülfonilüre türevleri
Şu anda, 10 saatten 24 saate kadar etki gösteren ikinci nesil sülfonilüre türevleri reçete edilmektedir. Hastalar genellikle bunları yemeklerden yarım saat önce günde 2 kez alırlar.
Bu ilaçlar aşağıdaki durumlarda kesinlikle kontrendikedir:
- Şeker hastalığı tip 1;
- Diyabetik, hiperosmolar, laktik asidotik koma;
- Hamilelik, doğum, emzirme;
- Bozulmuş filtrasyonun eşlik ettiği diyabetik nefropati;
- Beyaz kan hücrelerinde eşlik eden azalma ile hematopoietik sistem hastalıkları - lökositler (lökositopeni) ve hematopoezin trombosit bileşeni (trombositopeni);
- Şiddetli enfeksiyöz ve inflamatuar karaciğer lezyonları (hepatit);
- Vasküler patoloji ile komplike olan diyabet.
Ek olarak, bu gruptaki ilaçların kullanımı, aşağıdaki şekillerde ortaya çıkan alerjik reaksiyonların gelişimini tehdit edebilir:
- Bazen Quincke'nin ödemine ulaşan cilt kaşıntısı ve ürtiker;
- Sindirim sistemi bozuklukları;
- Kandaki değişiklikler (trombosit ve lökosit düzeylerinde azalma);
- Karaciğerin fonksiyonel yeteneklerinde olası bozulma (kolestaz nedeniyle sarılık).
Biguanid ailesinden antihiperglisemik ajanlar
Biguanidler (guanidin türevleri), tip 2 diyabet tedavisinde aktif olarak kullanılır ve bunlara sıklıkla sülfonamidler eklenir. Obez hastalar tarafından kullanımları çok rasyoneldir, ancak karaciğer, böbrek ve kardiyovasküler patolojisi olan kişiler için kullanımları keskin bir şekilde sınırlıdır, aynı grubun daha hafif ilaçlarına veya ince bağırsakta karbonhidratların emilimini engelleyen a-glukozit inhibitörlerine geçilir.
Aşağıdakiler biguanidlerin kullanımına mutlak kontrendikasyon olarak kabul edilir:
- IDDM (tip 1 diyabet);
- Önemli kilo kaybı;
- Konumdan bağımsız olarak bulaşıcı süreçler;
- Cerrahi müdahaleler;
- Hamilelik, doğum, emzirme;
- Koma durumları;
- Karaciğer ve böbrek patolojisi;
- Oksijen açlığı;
- Görme ve böbrek fonksiyon bozukluğu olan mikroanjiyopati (2-4 derece);
- Trofik ülserler ve nekrotik süreçler;
- Çeşitli vasküler patolojilere bağlı olarak alt ekstremitelerde zayıf dolaşım.
İnsülin tedavisi
Yukarıdakilerden açıkça görülüyor ki İnsülin, tip 1 diyabetin, tüm tıbbi acil durumların ve diyabetin ciddi komplikasyonlarının birincil tedavisidir. NIDDM, bu tedavinin yalnızca insülin gerektiren formlarda atanmasını gerektirir, başka yollarla düzeltme istenen etkiyi vermediğinde.
Mono-yeterli olarak adlandırılan modern insülinler iki grubu temsil eder:
- Şüphesiz domuz eti kökenli ilaçlara göre önemli bir avantaja sahip olan insan insülin maddesinin (yarı sentetik veya DNA rekombinant) tek yetkili farmakolojik formları. Neredeyse hiçbir kontrendikasyonları veya yan etkileri yoktur;
- Domuz pankreasından elde edilen monokompetan insülinler. Bu ilaçlar, insan insülinleriyle karşılaştırıldığında ilacın dozunda yaklaşık %15 oranında bir artış gerektirir.
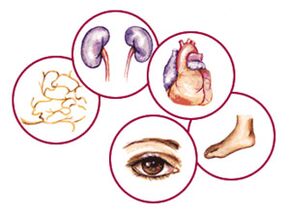
Diyabet komplikasyonları nedeniyle tehlikelidir
Diyabete birçok organ ve doku hasarı eşlik ettiğinden, belirtileri hemen hemen tüm vücut sistemlerinde bulunabilir. Diabetes Mellitus'un komplikasyonları şunlardır:
- Derideki patolojik değişiklikler: diyabetik dermopati, nekrobiyoz lipoidika, furunküloz, ksantomatoz, derinin mantar enfeksiyonları;
- Osteoartiküler hastalıklar:
- Diyabetik osteoartropati (Charcot eklemi - ayak bileği ekleminde değişiklik), bozulmuş mikro sirkülasyon ve trofik bozuklukların arka planında ortaya çıkan, çıkıklar, subluksasyonlar, oluşumdan önceki spontan kırıkların eşlik ettiği diyabetik ayak;
- Diyabetli çocuklarda sıklıkla gelişen, el eklemlerindeki sertlik ile karakterize diyabetik saçopati;
- Solunum hastalıkları: uzun süreli uzun süreli bronşit, zatürre, Tüberküloz vakalarında artış;
- Sindirim organlarını etkileyen patolojik süreçler: diyabetik enteropatiartan peristaltizm, ishal (günde 30 defaya kadar), vücut ağırlığı kaybı ile birlikte;
- Diyabetik retinopati– görme organlarının hasar görmesi ile karakterize edilen en ciddi komplikasyonlardan biri;
- Diyabetin en sık görülen komplikasyonu kabul edilir diyabetik nöropati ve çeşitliliği - polinöropati, bu patolojinin tüm formlarının% 90'ına ulaşıyor. Diyabetik polinöropati sık görülen bir durumdur diyabetik ayak sendromu;
- Çoğu durumda diyabetten ölüm nedeni olan kardiyovasküler sistemin patolojik bir durumu. Diyabette genç yaşta gelişmeye başlayan hiperkolesterolemi ve damar aterosklerozu kaçınılmaz olarak kalp ve damar hastalıklarına (koroner arter hastalığı, miyokard enfarktüsü, kalp yetmezliği, beyin damar kazası) yol açmaktadır.
Önleme
Şeker hastalığını önlemeye yönelik önlemler, şeker hastalığına neden olan nedenlere dayanmaktadır. Bu durumda aşırı kilo, kötü alışkanlıklar ve yiyecek bağımlılıklarıyla mücadele de dahil olmak üzere ateroskleroz ve arteriyel hipertansiyonun önlenmesi hakkında konuşulması tavsiye edilir.

Diyabet komplikasyonlarının önlenmesi, diyabetin kendisinden kaynaklanan patolojik durumların gelişmesinin önlenmesini içerir. Kan serumundaki glikozun düzeltilmesi, diyet uygulanması, yeterli fiziksel aktivite yapılması ve doktor tavsiyelerine uyulması, bu oldukça zorlu hastalığın sonuçlarının geciktirilmesine yardımcı olacaktır.

























